L’essenziale è invisibile agli occhi. L’Unità di Neuroradiologia Diagnostica e Terapeutica del Neuromed

“Intendiamoci, le macchine non ci dicono tutto, non devono farlo. E’ la clinica che deve fare le domande giuste, e deve venire prima di noi. Una buona anamnesi, un buon esame obiettivo, sono tutti elementi che qui, quando si tratta di accendere le apparecchiature, faranno il quadro completo, quello che veramente guiderà le scelte terapeutiche”. A parlare è il dottor Marcello Bartolo, Direttore dell’Unità di Neuroradiologia Diagnostica e Terapeutica del Neuromed.
Il suo e quello dei suoi collaboratori è un mondo con le luci spesso abbassate, il
chiarore degli schermi di computer sui volti degli operatori. Serve a vedere meglio ciò che hanno davanti, ciò che è invisibile agli occhi, ma così fondamentale per la medicina. E la citazione dal Piccolo Principe a questo punto sembrava obbligata. Che storia avete alle spalle voi neuroradiologi? “Molto lunga. Abbiamo a che fare con un organo, il cervello, che non si vede nelle lastre radiografiche. Potremm o dire che bisognava usare dei trucchi. Come l’angiografia cerebrale (iniettando un mezzo di contrasto, ndr), che ci faceva vedere le arterie del cervello, dalle qua
o dire che bisognava usare dei trucchi. Come l’angiografia cerebrale (iniettando un mezzo di contrasto, ndr), che ci faceva vedere le arterie del cervello, dalle qua
li ricavare informazioni su ciò che le circondava. O l’encelografia frazionata, nella quale, attraverso una puntura lombare, si iniettavano bolle d’aria che si mescolavano al liquido cefalorachidiano e raggiungevano i ventricoli cerebrali. A quel punto il paziente veniva “ingabbiato” in modo da ruotarlo su se stesso. Nelle lastre, scattate in più momenti, si poteva vedere l’aria che si spostava, e da lì capire alcune delle strutture cerebrali”. Un lavoraccio, sia per il medico che per il paziente. “Sicuro.
Ma poi arriva la TAC, ed è la prima rivoluzione. Era sgranata agli inizi, certo, ma per la prima volta potevamo vedere direttamente il cervello. Aggiungiamo la risonanza magnetica e, in medicina nucleare, la PET, e ci ritroviamo a disporre di un vero arsenale diagnostico. Oggi siamo in grado non solo di esaminare con altissimo dettaglio le strutture anatomiche ma, grazie proprio alla PET, possiamo evidenziare in tempo reale i processi biologici in atto. E anche nel campo delle risonanze magnetiche abbiamo qui da noi un imaging avanzato che ci permette di ottenere non solo aspetti morfologici ma anche funzionali, grazie alle metodiche di spettroscopia, perfusione, diffusione e attivazione”. C’è da chiedersi, ma in neurologia e neurochirurgia c’è ancora un posto per la cara vecchia lastra? “Sì. Ha ancora un suo ruolo per alcuni studi dinamici. Ad esempio vedere la colonna vertebrale in diverse posizioni. E non dimentichiamo che qui al Neuromed abbiamo l’EOS, una radiografia “classica”, anche se molto particolare, che ci permette di esaminare tutta la colonna con una dose di radiazioni inferiore alla TAC, esegue l’esame in 40 secondi, in ortostatismo, con la possibilità di eseguire in post-processing ricostruzioni 3D e misurazioni degli angoli della colonna. Poi, vorrei sottolineare che io sono nato con la radiologia convenzionale, e interrogo spesso i miei collaboratori su quell’argomento”.
“Sì. Ha ancora un suo ruolo per alcuni studi dinamici. Ad esempio vedere la colonna vertebrale in diverse posizioni. E non dimentichiamo che qui al Neuromed abbiamo l’EOS, una radiografia “classica”, anche se molto particolare, che ci permette di esaminare tutta la colonna con una dose di radiazioni inferiore alla TAC, esegue l’esame in 40 secondi, in ortostatismo, con la possibilità di eseguire in post-processing ricostruzioni 3D e misurazioni degli angoli della colonna. Poi, vorrei sottolineare che io sono nato con la radiologia convenzionale, e interrogo spesso i miei collaboratori su quell’argomento”.
Comunque lei nasce prima di tutto neurologo. “Certo, e mi piaceva molto. Ma
sono voluto passare alla neuroradiologia perché ero attratto dalla sua dinamicità, e infatti in pochi anni abbiamo visto una rivoluzione totale in questo settore”. Una dinamicità che colpisce ancora i giovani? “Decisamente sì. Il fascino delle neuroscienze c’è tutto, e lo vediamo quando si avvicinano per la prima volta alla neuroradiologia”. Il pubblico ha probabilmente un’immagine particolare di voi: siete quelli che il paziente non lo toccano mai, anzi, state dietro le lastre di protezione. Invece con la neuroradiologia interventistica non vi limitate a fare, per così dire, gli spettatori. “Non è così strano, se ci si pensa. La neuroradiologia è stata interventistica sin dagli inizi. Bisognava comunque mettere le mani sul paziente, come ricordavo parlando dell’encefalografia”. E ora si naviga con cateteri attraverso le arterie per raggiungere punti del cervello altrimenti difficili, se non impossibili. Del resto, l’idea di usare le arterie come strade venne, nel ’53, proprio da un radiologo svedese, Sven-Ivar Seldinger. “Ma gli interventi veri e propri sono iniziati più tardi, incentrati sugli aneurismi cerebrali (dilatazioni anomale di un’arteria, simili a sacchetti, ndr). In questo ambito fu un italiano, Guido Guglielmi, a rivoluzionare completamente la tecnica di chiusura. Oggi operiamo anche gli angiomi, che chiudiamo con una particolare colla acrilica.
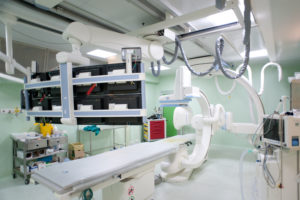 Chiaramente tutto questo lavoro, per il quale usiamo u
Chiaramente tutto questo lavoro, per il quale usiamo u
n Angiografo rotazionale bi-plano 3D, è frutto di un contatto costante tra noi e i neurochirurghi”. Infine c’è il settore dell’interventistica spinale, nel quale la valutazione in te
mpo reale offre al neuroradiologo
interventista l’opportunità di agire su diversi problemi della colonna vertebrale in modo mini-invasivo, sempre raggiungendo con sottili aghi i punti da operare. “E’ un tipo di attività che ho voluto fortemente. Grazie alla guida costante delle apparecchiature a nostra disposizione, e vorrei dire grazie anche al nostro “occhio radiologico”, possiamo effettuare vertebroplastiche e termoablazioni delle faccette, intervenire su protrusioni discali, ad esempio. Ma anche intervenire con tecniche antalgiche per le sindromi dolorose, come ad esempio infiltrazioni medicamentose per le sciatalgie”. Tornando al discorso generale, quale sarà il futuro della neuroradiologia? “Certo, avremo una sempre maggiore definizione e precisione delle apparecchiature. Sicuramente, però, la fusione delle immagini e dei dati provenienti da macchine diverse rappresenteranno il vero balzo in avanti. In parte è già in atto un processo del genere, ma penso che molto presto avremo una integrazione completa, capace di fornire risposte diagnostiche precise in una sola schermata”. Tornando al Neuromed, con 120 risonanze magnetiche e 60 TAC al giorno, 200 vertebroplastiche all’anno, per fare solo alcuni numeri, sembra che l’attività sia molto intensa. “Cerchiamo di tenere un ritmo elevato, è vero, e significa che normalmente facciamo esami anche fino a mezzanotte. Ma l’impegno è sempre di mantenere molto alta la qualità”.